脳動脈瘤
脳動脈瘤・くも膜下出血とは?
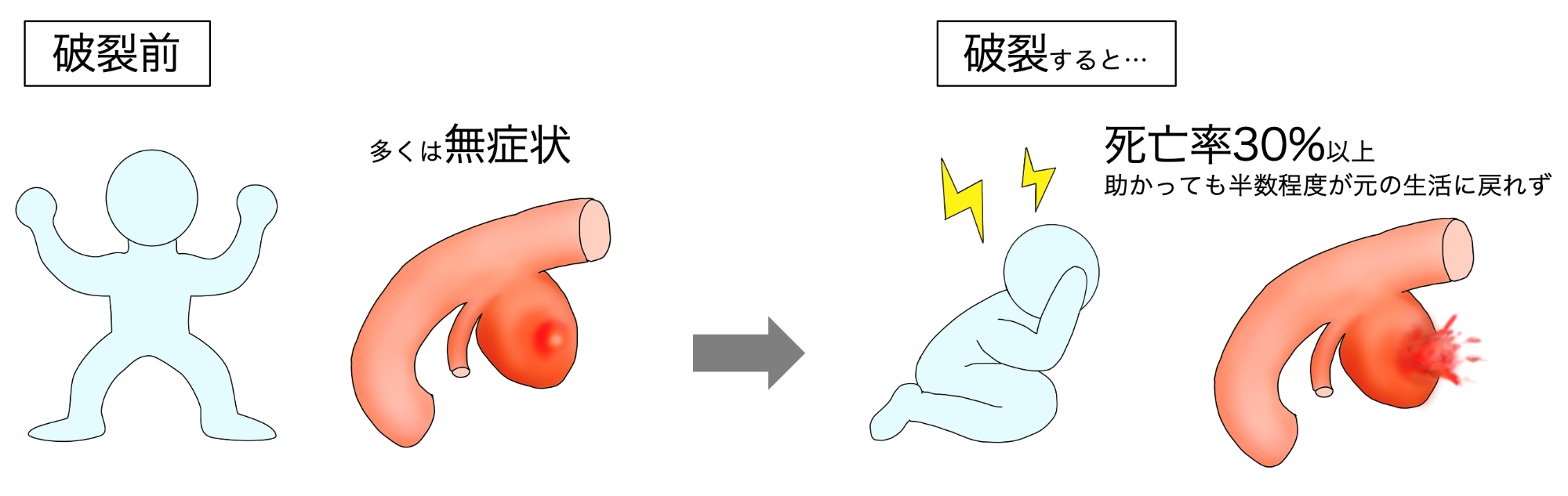
くも膜下出血は、脳の血管から出血した血液が脳の表面を覆い尽くした状態を言います。頭部外傷によるくも膜下出血を除けば、くも膜下出血の原因の80%は脳動脈瘤の破裂です。現在でもその死亡率は30%前後に至り、一命を免れてもさまざまな後遺症を残しうる病気として知られ、医学の発達した現代でも治療困難な病気のひとつと言えます。くも膜下出血の発症年齢は幅広く、40〜50歳台の患者さんもまれではありません。働き盛りの方、小さなお子様を持つ方が突然倒れてしまう病気であるために、本人のみならず家族の人生までもが一瞬で大きく変わってしまう、非常に社会的・精神的損失の大きな病気とも言えます。日本人に多い病気であるため、本疾患の認知度が上昇するにつれ、わが国では脳ドックが普及し、検査機器の性能の向上とともに破裂する前の動脈瘤(未破裂脳動脈瘤)が見つかる機会が増えています。
脳動脈瘤破裂によるくも膜下出血の発症率は人口10万人に対して年間15人~20人であり、また未破裂脳動脈瘤の破裂率は、年間1%程度と考えられています。脳動脈瘤のいびつな形状、大型、喫煙歴、高血圧、アルコール多飲、くも膜下出血の家族歴、多発例などのリスクを有する場合は破裂する危険性が高くなるといわれています。
破裂するまではほとんど症状が無いことが多く、そのため偶然みつかった未破裂脳動脈瘤は治療をするべきなのか、そのまま何もせず様子をみてもいいのか、治療を行うとすればどのような治療が良いのか、悩まれて相談に来られる患者さんがたくさんおられます。当院では開頭手術、血管内治療両方の治療に精通した医師が、これらの疑問に対して詳細にご説明を行っています。

さらにデータを紐解くと、くも膜下出血の死亡率(標準化死亡比)は静岡県124.4、脳出血は静岡県136.4、脳梗塞は静岡県102.8となっており、特に出血性の脳卒中による死亡率が高いのが静岡県の特徴です。一方で、がんや心疾患の死亡率(標準化死亡比)は、全国平均と比べ同等かやや低い傾向があります。
これらの結果はさまざまな解釈ができます。くも膜下出血や脳出血を起こしやすい体質・遺伝的要因を持つ方が静岡県には多い、と考えることもできますし、静岡県全体の脳卒中診療のレベルが不十分なのではないか、とお叱りを受けてしまうかもしれません。 現在の医療水準を持ってしても予防できない脳卒中がたくさんあることは事実で、くも膜下出血や脳出血の死亡率を下げることは容易ならざる目標です。しかし脳動脈瘤を見つけること、治療により破裂を未然に防ぐことは、くも膜下出血を予防する唯一無二の手段であり、少なからず人々の健康寿命を伸ばすことに役立っていると信じております。
治療
脳動脈瘤の治療は近年大きく変化しています。
1990年代までは、ほとんどすべての脳動脈瘤が開頭手術(頭蓋骨を開いて行う手術)によって治療されてきました。その後頭を切らずに治療できる「脳血管内治療(カテーテル治療)」が発展するにつれて、治療方法は多岐にわたるようになりました。主な治療方法は以下の通りです。
【脳動脈瘤の治療方法】
- 開頭クリッピング術 (開頭手術)
- コイル塞栓術 (脳血管内治療)
- フローダイバーター (脳血管内治療)
- カゴ型WEBデバイス (脳血管内治療)
- 母血管遮断術 (開頭手術または脳血管内治療)
脳血管内治療の歴史はわずか30年足らずですが、近年の発達はめざましく、さまざまなコイル、バルーン、ステント、フローダイバーターステント、カゴ型WEBデバイス、新しい血管撮影装置などの登場によって、従来開頭手術で行ってきた脳動脈瘤の多くが血管内治療で治療可能となってきています。
とくに、破裂していない脳動脈瘤(未破裂脳動脈瘤)は症状が無いことが多いために、「頭を開いて手術をする」ことが受け入れ難く、ためらわれる患者さんもいらっしゃいます。脳血管内治療は「頭に傷が残らない」「脳を触らない」という点で大きな優位性があるため、どちらの方法でも治療可能な場合には、ほとんどの方は脳血管内治療を選ぶでしょう。
そのため当院では、未破裂脳動脈瘤の治療を検討する際には、脳血管内治療が可能かどうかをまず初めにご説明するようにしております。脳血管内治療が主流になるにつれ、開頭手術が主流だった時代よりも、未破裂脳動脈瘤の治療のハードルが下がってきている印象を受けます。
注意したいのは、「カテーテルで治療可能」であるからといって、常に血管内治療のほうが理想的な治療法かというと、必ずしもそうではないということです。多数の治療選択肢が確立されている現在においては、どの治療法が最も患者さんにとって望ましいのか判断するためには、開頭手術と脳血管内治療両者に習熟している必要があり、高い専門性が要求されます。
当院は脳動脈瘤の病状にあわせて様々な治療が可能な脳動脈瘤治療の専門施設です。
脳動脈瘤は千差万別ですから、お勧めする治療法も患者さんによって異なりますし、あえて経過観察をお勧めする場合もございます。年齢、持病、動脈瘤の大きさや形、脳血管の状態、患者さんの希望などをふまえながら、時間をかけてご相談させていただき、最終的に患者さんが納得していただけた方法こそが一番理想的な治療法と考えております。以下に、それぞれの治療法の利点や欠点などを解説します。
1.開頭クリッピング術
頭を開いて頭蓋骨の一部を外し、顕微鏡で直接脳動脈瘤を見ながら「血管の外側からクリップでこぶをつまむ」手術です。顕微鏡を用いた手術は1970年代から広まり、手術技術や手術道具の開発・改良とともに徐々に確立され、現在では脳神経外科手術の代名詞といえるほどに普及しています。
この手術の大きな利点は、クリップを複数組み合わせることで、病気の部分だけを選択的につまみ、正常な血管と正常な血管を寄せて動脈瘤の口(ネック)を完全に閉鎖することができる点です(図1)。
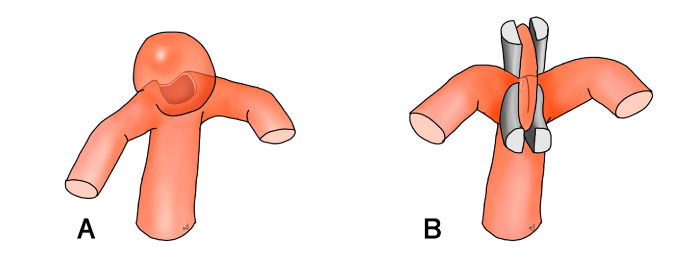
図1 クリッピング術の模式図
A 動脈瘤と正常血管の接合部には大きな口(ネック)が開いている
B クリップを複数組み合わせると、ネックを完全に閉鎖させることができる
「ネックを完全に閉鎖させる」ことで、脳動脈瘤への血液の流れは消失し、直ちに動脈瘤は治癒することになります。ネックを物理的に寄せて閉鎖させることは再発を予防する意味では大変理想的な治療であり、脳血管内治療では不可能です。
脳の深い場所にある動脈瘤や、周囲に重要な組織が付着している動脈瘤、大型の動脈瘤などでは、手術が複雑になり、難易度が上がります。きれいにネックを閉鎖させることができれば再発の可能性も減り、「一発根治」(1度の治療で完全に治る)を達成しやすいのもクリッピング術の利点ですが、いかに傷を目立たなくさせようとも、頭を開ける、脳に触れる、という侵襲は避けられず、この点においては脳血管内治療には及びません。
カテーテルの届きにくい末梢血管(脳の表面近く)の動脈瘤は、手術のほうが到達しやすいぶん、クリッピングを選択することが多い傾向があります。
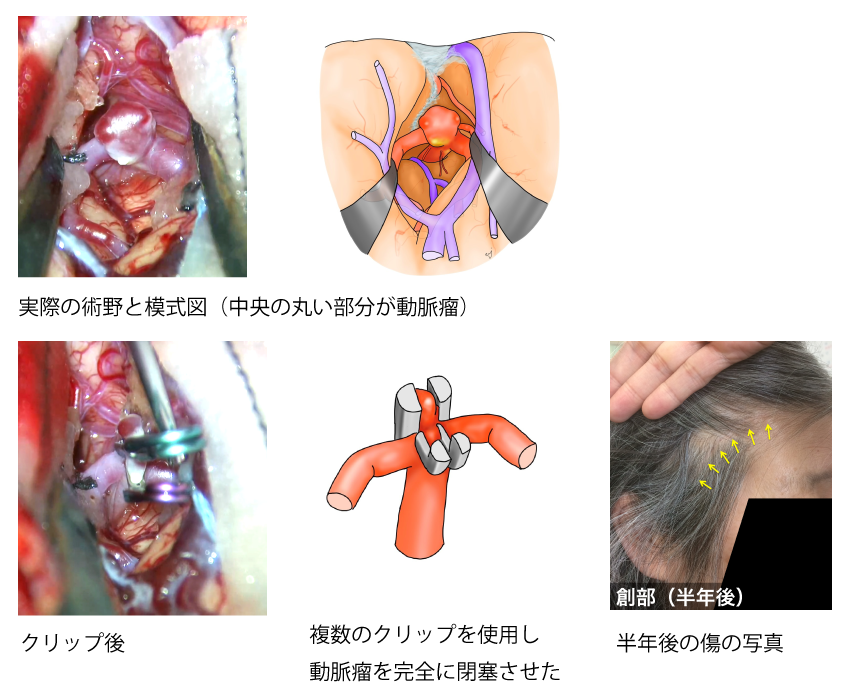
図2 クリッピング術の一例
5mmの未破裂脳動脈瘤に対してクリッピングしています。黄色い矢印の先に傷があります。当院の開頭手術では、傷や異物感がなるべく残らないように配慮しています。
2.コイル塞栓術
1mm以下の細いカテーテルを脳動脈瘤の中まで進め、カテーテルの先から髪の毛よりも細い(約0.2-0.3mm)プラチナ製のやわらかいコイルを動脈瘤に詰めて治します。脳血管内治療ですので、カテーテルの挿入口(足の付け根や手首など)に針穴程度の傷しか残りません。
足の付け根から脳動脈瘤までの距離は、約1メートルあります。1メートル先のわずか5〜6mmの脳動脈瘤にコイルを詰める作業は、100メートル先のサッカーボールの中に直径2cmのひもを詰める作業と同等です。とても繊細な治療ですが、機器の発達により安全性が増し、これまで開頭クリッピング術で行われてきた多くの脳動脈瘤がコイル塞栓術で治療されるようになってきています。
一般的にコイルはたくさん詰めるほど治りがよくなりますが、正常な血管に飛び出してこないよう、しばしばステントやバルーン(風船)を併用します。
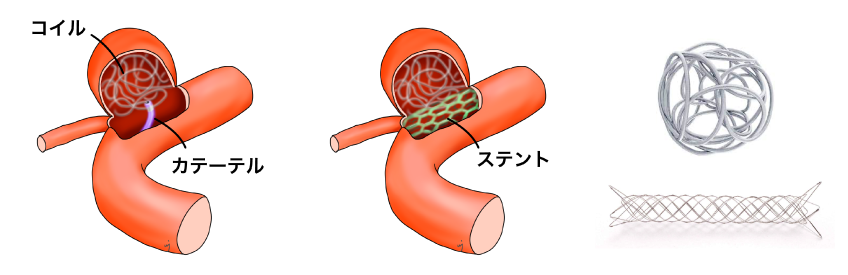
図3 コイル塞栓術の模式図
脳動脈瘤の中がコイルで満たされると、血液が流入しにくくなり、固まってゆきます。その後コイルやステントを足場に、血管内皮細胞(血管の内側の膜)が徐々にネックを覆い、血管と動脈瘤との間の隔壁となります。
隔壁が完全に完成したとき、動脈瘤は治癒したと言ってよいでしょう。この治療は、患者さん本人がもつ自然治癒力をうまく利用して治す治療とも言えます。

図4 ステント併用コイル塞栓術の一例
コイルとステントにより、動脈瘤の中には血液がほとんど入らなくなります。
治療直後は、ステントの表面は金属がむき出しになっていますが、やがてステントの表面を血管内皮細胞が覆い、動脈瘤と正常な血管は完全に分離されます。
コイルやステントは体にとって異物ですから、内皮細胞がこれらを覆い隠すまでは、血栓が形成されて脳梗塞を引き起こすことがあります。そのため治療後は一定期間、血液をサラサラにするお薬(抗血小板薬)を飲む必要があります。
カテーテル治療は体への負担が少なく、治療後の体力の回復が早いため入院期間も短くて済み、ほとんどの方は退院後すぐに仕事に復帰しています。高齢の方や忙しくて治療に時間を割けない方などにはとくに好まれる傾向があります。
一方で、造影剤のアレルギーがある方、特定の金属にアレルギーがある方、何らかの理由で抗血小板薬を飲むことができない方、腎臓が極端に悪く造影剤を使うことが難しい方などは、カテーテル治療を避ける傾向があります。
3.フローダイバーター
フローダイバーターはステントの一種です。細い金属の糸を編み込んで作られており、編み目が細かいため血液を遮断する能力が高いステントです。コイルを用いずとも、このステントを足場として、前述した血管内皮細胞がステントの内側を徐々に覆っていき、血管と動脈瘤との間の隔壁となります。隔壁が完成されたときには、動脈瘤は消失しています。
クリッピング術やコイル塞栓術は動脈瘤そのものにアプローチする治療ですが、フローダイバーターは「動脈瘤が発生した血管(母血管)を治す」治療であり、動脈瘤にほとんど触らずに治すことができます。そのため、手術中に動脈瘤が破れてしまうリスクを最小限にすることができます。ステントを置くだけで治療が終了しますので、従来の治療に比べとても短い時間で終わります。
複雑な形状の動脈瘤、頭蓋骨の中の動脈瘤など、従来の治療では治すのが難しかった動脈瘤がフローダイバーターを適切に使用することで治せるようになってきています。
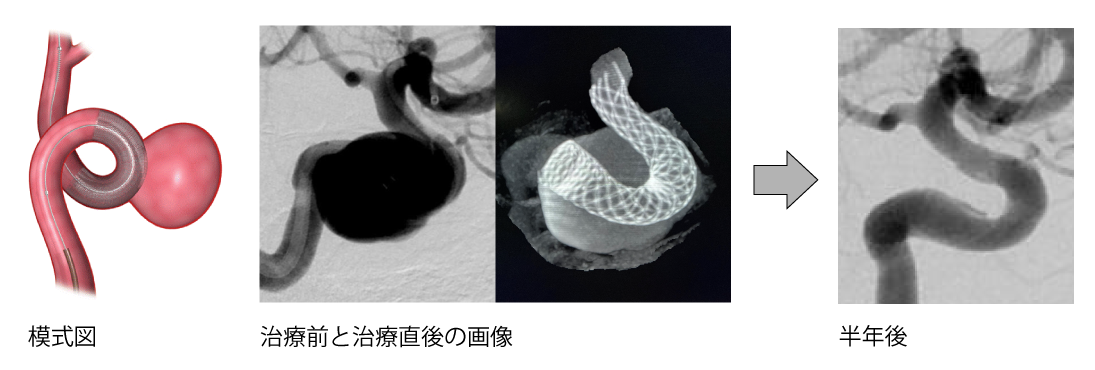
図5 フローダイバーターの一例
このような大型の脳動脈瘤でも、フロダイバーターを使用することで頭を切らずに治すことができるようになっています。
フローダイバーターの内側を内皮細胞が覆い尽くす過程で動脈瘤は徐々に閉塞し、最終的には消えてしまいますが、正常な血管まで一緒に閉塞してしまうと、脳梗塞になる懸念があります。したがって、一定の期間、血液をサラサラにするお薬(抗血小板薬)を飲む必要があります。ステントの素材や編み方の工夫、コーティング技術の向上により、フローダイバーターは今後さらに進化が期待できる治療法です。
4.カゴ型WEBデバイス
Woven EndoBridge(WEB)デバイスとは、欧州では2010年から発売され安全性や効果にはすでに十分な実績のある機器ですが、日本ではまだ発売から間もないデバイスです。直訳すると、「編み込み型血管内橋渡し装置」となります。
金属の細い糸を編み込んでカゴのような形にしたものを動脈瘤の中に留置し、動脈瘤の入口を塞ぎます。フローダイバーターと同じく金属の糸の編み目がとても細かく作られているため、動脈瘤の中に血液が入り込むのを防ぐことができます。
このデバイスを足場として、前述した血管内皮細胞が動脈瘤の入口を徐々に覆っていき、隔壁となります。隔壁が完成されたときには、動脈瘤は消失しています。
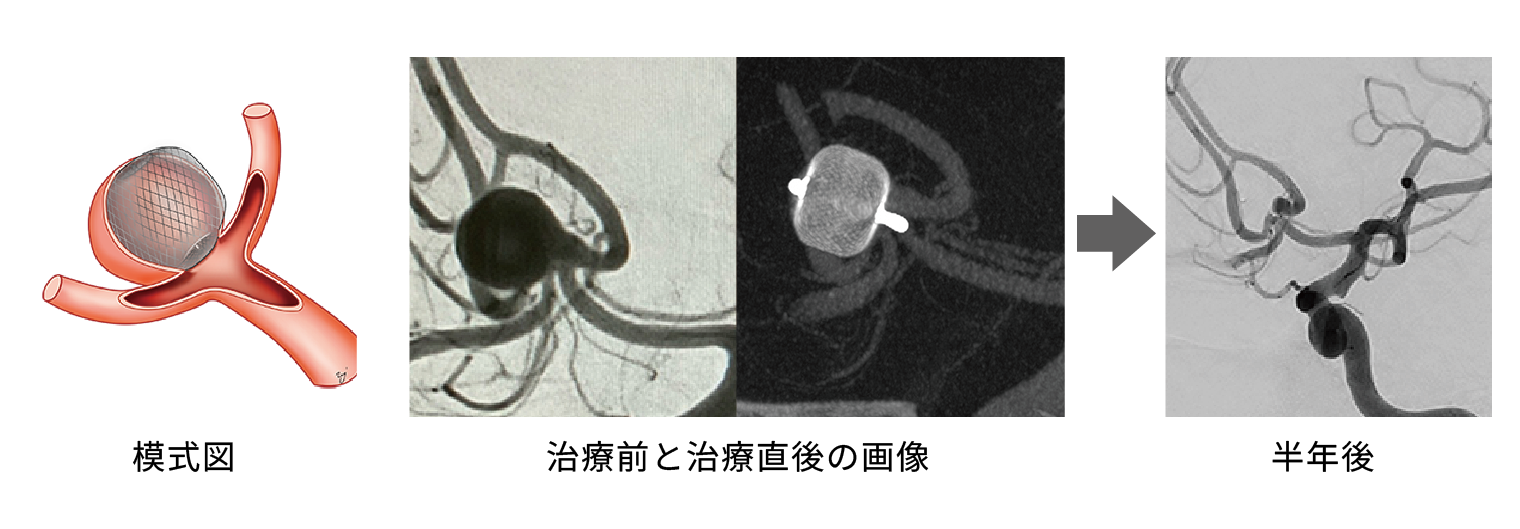
図6 カゴ型WEBデバイスの一例
2本の血管の分岐部に発生した動脈瘤に適応があります。名前の通り,2本の血管を橋渡しするように治します。半年後にはきれいに動脈瘤が消失しているのがわかります。
フローダイバーターは「動脈瘤が発生した血管(母血管)を治す」治療であるのに対し、WEBデバイスは「動脈瘤だけを治す」治療です。この治療の最大のメリットは、血液をサラサラにするお薬(抗血小板薬)を飲む期間が短くて済むことと、手術時間がほかの治療法と比べて非常に短いことです。
そのため年齢の高い患者さんやさまざまなお薬を飲んでいる患者さんにも相性がよい治療法です。しかし、カゴの形やサイズがもともと決まっているため、動脈瘤の形とWEBデバイスの形が適合しない場合には、ほかの治療法を選択する必要があります。
5.母血管遮断(閉塞)術
母血管とは、動脈瘤が発生した血管のことを指します。親血管とも呼ばれます。動脈瘤の形状や動脈瘤周辺の解剖学的な事情によって、クリッピング術、コイル塞栓術、フローダイバーター、いずれも適さない場合があります。
典型的な例は血管が裂けてしまうことによって生じる解離性動脈瘤ですが、母血管そのものが壊れてしまう病気ですので、膨らんでいるところだけを治しても治ったことにはならず、しばしば母血管そのものを遮断して治す必要があります。
母血管の遮断は血管内治療で行うこともありますし、開頭してクリップで遮断することもあります。血管を遮断するということは、その先に血液が送られなくなるということですので、必要に応じて血行再建術(バイパスなどを作成して他所から血液を供給する)を同時に行うことになります。
母血管遮断術には多くのバリエーションがあり、カテーテル治療と開頭手術をハイブリッドで行う場合もあります。
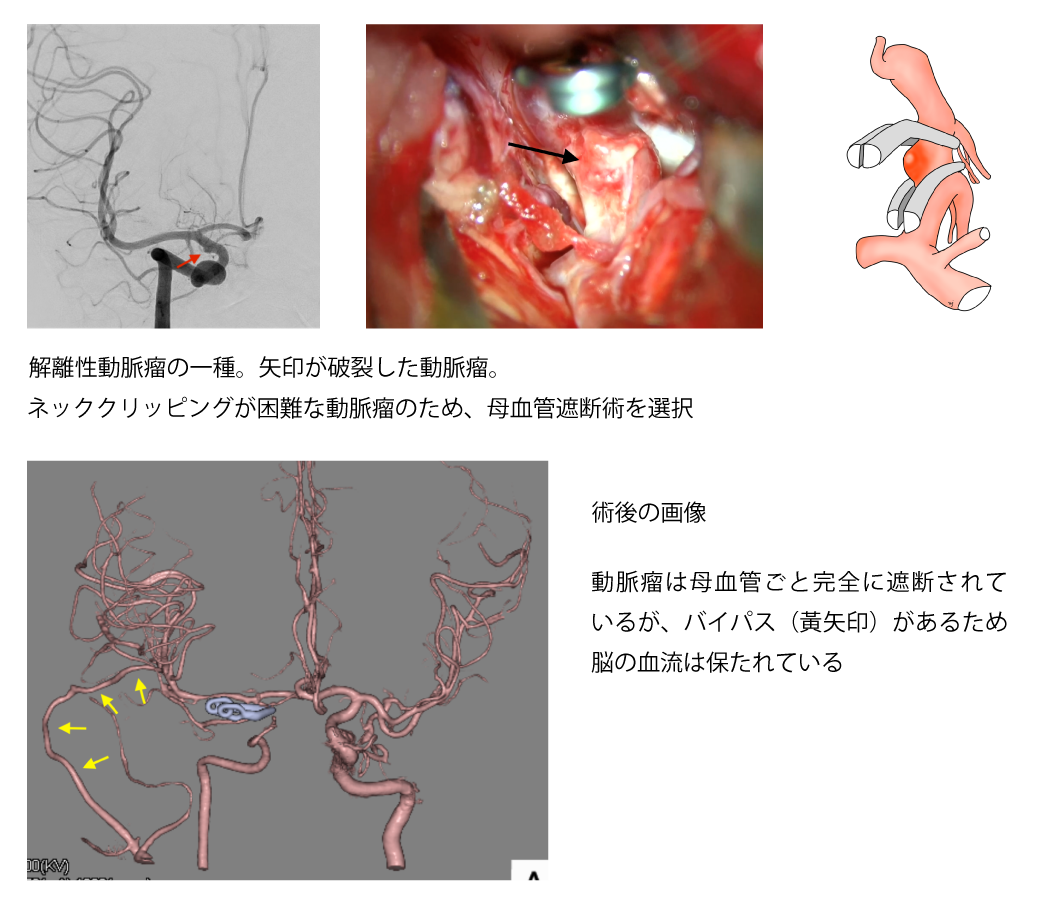
図6 バイパス併用母血管遮断術の一例
未破裂脳動脈瘤の診察の流れ
| 1.初診外来 | 紹介状や持参した画像を供覧 脳動脈瘤のさまざまな情報をご提供 経過観察するか、精密検査に進むかを決定 |
↓
| 2.カテーテル検査入院 | 1泊2日あるいは2泊3日での検査入院 |
(※遠方からお越しの方は3泊4日とし、結果説明まで行う)
↓
| 3.再診外来 | 検査結果のご説明 今後の方針の決定 治療を行う場合、治療日の決定 |
↓
| 4.再診外来 (治療の約2週間前) |
治療に関する各種説明書・同意書の記入 抗血小板薬の内服を開始(脳血管内治療の場合) |
↓
| 5.治療のための入院 | 脳血管内治療の場合:1週間程度 開頭手術の場合:10日程度 |
- この記事に関するお問い合わせ先
-
脳神経外科
住所:静岡県藤枝市駿河台4丁目1番11号
電話番号:054-646-1111(代表) ファクス:054-646-1122
お問い合わせはこちらから
更新日:2026年01月07日